Kolik případů CMP se ročně v Česku vyskytne?
MUDr. René Jura, FN Brno: V České republice je v současné době incidence cévních mozkových příhod přibližně 211 případů na 100 tisíc obyvatel za rok a prevalence se odhaduje na 240 tisíc případů. Celkově bylo v Česku v předminulém roce postiženo akutní cévní mozkovou příhodou cca 21 tisíc osob. Trend je od roku 2003 sestupný, v roce 2010 prodělalo akutní CMP v Česku 41 tisíc nemocných.
MUDr. Martin Kovář, Nemocnice Na Homolce, Praha: CMP je velice časté onemocnění, v Česku postihne kolem 30 tisíc lidí ročně. To číslo sice pomalu klesá díky lepší prevenci, stále je ale obrovské a také vyšší než v řadě západoevropských zemích.
doc. PhDr. Lenka Krámská, Ph.D., Nemocnice Na Homolce, Praha: Incidence CMP se pohybuje okolo 300 až 400 na 100 tisíc obyvatel za rok, přičemž se zvyšuje se stoupajícím věkem. Vzhledem k postupnému nárůstu průměrného věku populace lze očekávat četnost ještě vyšší.
Dá se říci, v jakém věku k CMP dochází nejčastěji?
MUDr. Jura: Cévní mozková příhoda postihuje v převážné většině nemocné vyššího věku, zejména nad 65 let. S narůstajícím věkem cévních mozkových příhod významně přibývá. Incidence CMP u osob starších 80 let je mnohonásobně vyšší než u osob do 50 let věku. Neznamená to však, že nemocní v produktivním věku postižení iktem (mrtvice, pozn. red.) jsou výjimkou.
MUDr. Kovář: Mrtvice je častější ve vyšším věku, ale dostane ji i mnoho padesátníků a mladších.
doc. Krámská: Výskyt pro věkové období 55 až 64 let se odhaduje na 250, pro období 65 až 74 let je to 1000 na 100 tisíc obyvatel. V současné době stoupá incidence nejen proto, že se zvyšuje procento seniorů v populaci (v Evropě se předpokládá do roku 2030 zvýšení podílu této skupiny populace na 30 procent obyvatelstva), ale zároveň díky zlepšování zdravotnické péče přežívá více nemocných s cévními riziky. Nicméně též se posouvá výskyt CMP do mladších věkových kategorií.
MUDr. René Jura
Vedoucí Iktové jednotky Neurologické kliniky Fakultní nemocnice Brno. Dlouhodobě se zabývá problematikou péče o nemocné s cévními mozkovými příhodami, dále se zaměřuje na akutní neurologii, neurointenzivní péči a ultrazvukovou vaskulární diagnostiku. Řešitel či spoluřešitel několika mezinárodních klinických studií zaměřených především na cerebrovaskulární problematiku. Člen cerebrovaskulární sekce České neurologické společnosti a člen výboru neurointenzivistické sekce.

doc. PhDr. Lenka Krámská, Ph.D.
Vedoucí Oddělení Klinické psychologie, psycholog pro neuroprogram Nemocnice Na Homolce v Praze. Docentka a předsedkyně oborové rady doktorského studia klinické psychologie a psychologie zdraví na Katedře psychologie FF UK v Praze. Mnoho let se zabývá problematikou neuropsychologické diagnostiky, kognitivní remediace a psychoterapie u neurologických a neurochirurgických pacientů včetně cerebrovaskulárních onemocnění. Řešitelka grantových a výzkumných studií, školitelka postgraduálních studentů pro klinickou psychologii a neuropsychologii, autorka a spoluautorka řady odborných textů a přednášek

MUDr. Martin Kovář
Přednosta Komplexního cerebrovaskulárního centra a primář neurologického oddělení Nemocnice Na Homolce v Praze. Léta se zabývá diagnostikou a léčbou cévní mozkové příhody, sledováním pacientů po mrtvici a prevencí její recidivy. Řešitel několika grantů a studií, školitel v neurologii, autor a spoluautor vědeckých článků a přednášek. Jako člen výboru odborné společnosti (Cerebrovaskulární sekce České neurologické společnosti) se aktivně podílí na zlepšování organizace a kvality péče o pacienty s CMP v ČR.
Jaká je úmrtnost na CMP?
MUDr. Jura: CMP je třetí nejčastější příčinou úmrtí po kardiovaskulárních a nádorových onemocněních. Mortalita klesá v rozvinutých zemích od začátku šedesátých let minulého století, v posledních 25 letech klesl počet úmrtí na CMP o více než polovinu. Na cévní onemocnění mozku umírá více žen, což je pravděpodobně způsobeno tím, že se ženy dožívají vyššího věku.
S věkem počet zemřelých na cévní onemocnění mozku exponenciálně stoupá a 90 procent zemřelých umírá ve věku nad 65 let. V závislosti na závažnosti postižení a poskytnuté léčbě lze po třech měsících od vzniku iktu očekávat přibližně třicetiprocentní mortalitu, třicetiprocentní závažnou invaliditu a třicetiprocentní pravděpodobnost vyléčení.
MUDr. Kovář: Nemocniční úmrtnost je kolem deseti procent. Celkově ale ročně na následky CMP zemře osm tisíc lidí, tedy zhruba čtvrtina ročního počtu mrtvic. Pacienti, kteří zemřou s odstupem měsíců, jsou většinou ti, kteří mají těžší následky iktu od počátku a jsou zároveň staří, křehcí a s dalšími nemocemi. Mrtvice je třetí nejčastější příčinou úmrtí vůbec.
doc. Krámská: Jedná se o třetí nejčastější příčinu úmrtí po kardiovaskulárních a nádorových onemocněních. V České republice je úmrtnost na CMP u populace do 65 let až dvojnásobná ve srovnání se zeměmi západní a severní Evropy, a to zejména u mužů (vrchol ve věkové kategorii 49 až 65 let).
Co se vlastně v těle během CMP děje?
MUDr. Jura: Pokud budeme hovořit o nejčastějším typu cévní mozkové příhody, kterou je ischemická CMP (tvoří 80 až 85 procent všech iktů), náhle u ní dochází k ložiskovému neurologickému deficitu způsobenému poruchou cévního zásobení mozkové tkáně – poklesem krevního průtoku v přívodné tepně s následným nedostatkem kyslíku v příslušné oblasti mozku. V takto postižené části mozkového parenchymu dochází k cerebrální ischémii neboli nedokrvenosti mozku. Zprvu jen k reverzibilní (vratné) poruše funkce mozkových buněk a později, pokud nedostatek kyslíku trvá delší dobu, mozkové buňky odumírají a dochází k nezvratným změnám v mozkové tkáni.
MUDr. Kovář: Přestane fungovat určitá část mozku. Nejčastěji proto, že se ucpe tepna, která ji zásobuje krví s kyslíkem. V menším množství případů tím, že tepna praskne a krvácení okolní mozkovou tkáň roztrhá. Mozek je křehký.
Jaké jsou typy CMP?
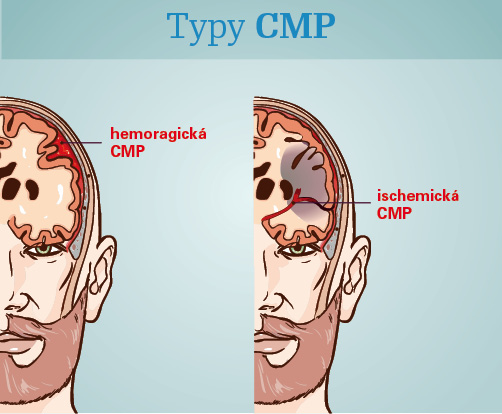
MUDr. Jura: Cévní mozkové příhody vznikají v důsledku poruchy prokrvení určité oblasti mozku nejčastěji na podkladě uzávěru mozkové tepny trombem nebo embolem (ischemické CMP) nebo rupturou (roztržením) mozkové tepny s krvácením do mozkové tkáně či subarachnoidálního prostoru (prostor, kde je mozkomíšní mok, pozn. red.); jde o hemoragické (krvácivé) CMP, které tvoří 12 až 15 procent CMP. Ischemické CMP tvoří převážnou většinu všech cévních mozkových příhod.
Nejčastěji jsou způsobeny aterosklerózou velkých mozkových tepen, kardioembolizací (zejména u nemocných s poruchami srdečního rytmu) a onemocněním malých mozkových tepen (takzvané lakunární infarkty, převážně u nemocných s vysokým krevním tlakem a cukrovkou). U části nemocných se i přes rozvoj a dostupnost sofistikovaných vyšetřovacích metod nepodaří příčinu ischemického iktu nalézt, jedná se o takzvanou kryptogenní CMP.
MUDr. Kovář: 90 procent mrtvic tvoří nedokrevnosti způsobené uzavřením tepny. K tomu dojde buď sražením krve v tepně, často zúžené nebo jinak změněné, anebo embolií – odtržením a doplaváním krevní sraženiny nebo části aterosklerotického plátu do tepny, kterou ucpe. Embolus se vytvoří a oddělí buď v srdci, především při arytmii, nebo v oblouku aorty a v krčních tepnách, zvláště v těch místech, která jsou postižena aterosklerózou a jsou tímto procesem zúžená.
doc. Krámská: CMP zahrnují heterogenní skupinu cerebrovaskulárních onemocnění, kterým odpovídají specifické příčiny, klinické příznaky a strategie léčby. CMP jsou definovány jako rychle se rozvíjející ložiskové, občas i celkové příznaky poruchy mozkové funkce trvající déle než 24 hodin nebo končící smrtí nemocného, bez přítomnosti jiné zjevné příčiny. Běžně bývají CMP rozdělovány na ischemické a hemoragické a ty se dále dělí na další podskupiny.
Laik může někdy zaměnit infarkt a mrtvici. V čem zásadním se liší?
MUDr. Jura: Podkladem obou je onemocnění, při kterém dochází k ucpání průchodnosti cévy, částečnému nebo úplnému omezení průtoku krve v postižené oblasti a následnému rozvoji tkáňové ischémie se všemi jejími negativními důsledky. Pokud je tímto procesem postižena koronární tepna, zásobující myokard, dochází k rozvoji infarktu myokardu. Pokud se uzavře mozková tepna, dojde k odumření určité části mozkového parenchymu, tedy k mozkové mrtvici. K uzávěru či zúžení tepen dochází často na podkladě aterosklerózy. Pokud má nemocný aterosklerotické postižení tepen srdce, bývají často postiženy i tepny zásobující mozek.
MUDr. Kovář: Pojmem infarkt je většinou označováno náhlé onemocnění srdce, uzavře se tepna, která část srdečního svalu vyživuje, a pacientovi způsobí bolest na hrudi. Odborně lze infarktem nazvat i nejčastější typ mozkové příhody, byť se to v laickém popisu nebo v popularizačních textech nepoužívá. Infarkt v lékařské definici znamená akutně nedokrvenou odumírající tkáň v téměř libovolném orgánu těla, včetně mozku, srdce, ledvin a podobně. Pro infarkt mozku běžně používáme označení mrtvice, mozková příhoda nebo iktus, aby bylo jasné, o čem mluvíme.
Může člověk vypozorovat varovné signály blížícího se příchodu CMP? Které to jsou?
MUDr. Jura: Někdy může nemocný pociťovat chvilkové brnění nebo oslabení hybnosti na polovině těla nebo mít krátkodobý výpadek zraku na jednom oku či jen části zorného pole. Tyto příznaky mohou avizovat hrozící nebezpečí vzniku cévní mozkové příhody a měly by vést nemocného k neprodlenému vyhledání lékařské pomoci.
MUDr. Kovář: To je důležité. Řada pacientů má totiž před vlastní mozkovou příhodou přechodné příznaky, které odezní. Představte si, že vám vypadne mobil z ruky, chcete ho sebrat ze země, ale ruka vás neposlouchá. Za několik minut to odezní a vše je v pořádku. Co se stalo? Na krátkou dobu, třeba na několik minut se uzavřela větší nebo menší mozková tepna, za tímto uzávěrem začal chybět kyslík, bez kterého mozek za dvě až tři minuty nefunguje. Pokud se krevní sraženina rozpustila nebo rozpadla na malé kousky a ty odplavaly dál, postižená část mozku se opět s přísunem kyslíku dala do pořádku a ruka, kterou ovládá, začala fungovat. Pokud se vám toto stane, voláte si záchranku stejně, jako kdyby se ruka do pořádku nedala. Je totiž velmi pravděpodobné, že najdeme zúžení tepny, které se dá odoperovat nebo katetrizačně rozšířit, čímž vás před trvalou mrtvicí zachráníme.
doc. Krámská: Varovnými příznaky jsou náhlý vznik slabosti na obličeji, ruce nebo noze jedné strany těla; náhlý vznik necitlivosti na obličeji, ruce nebo noze jedné strany těla; náhlá zmatenost, potíže s řečí nebo porozuměním řeči; náhlé obtíže s viděním na jednom či obou očích (diplopie, zastřené nebo narušené vidění); náhlé potíže při chůzi, poruchy stability, koordinace, vertigo (závrať, pozn. red.); náhlá bolest hlavy bez zjevné příčiny.
Který příznak člověku jasně ukáže, že jde o již začínající či probíhající CMP a měl by volat záchranku?
MUDr. Jura: Mezi hlavní a nejdůležitější příznaky CMP patří náhle vzniklá porucha hybnosti končetin, pokleslý ústní koutek a náhlé obtíže s mluvením nebo s porozuměním řeči. K dalším příznakům může patřit porucha cítivosti na jedné polovině těla, náhle vzniklá porucha zraku (zpravidla na jednom oku), výpadky zorného pole, závratě se zvracením, prudké bolesti hlavy, problémy s chůzí v důsledku poruch rovnováhy a případně i poruchy vědomí. Kterýkoliv z výše uvedených příznaků by měl nemocného či rodinné příslušníky vést k okamžitému kontaktování zdravotnické záchranné služby s následným transportem nemocného do specializovaného nemocničního centra zabývajícího se léčbou cévních mozkových příhod (iktové centrum, iktová jednotka).
MUDr. Kovář: Nejčastěji je to oslabená, ochrnutá ruka nebo polovina těla – levá či pravá. Nebo jakákoliv náhle vzniklá potíž s mluvením, s viděním nebo s citem poloviny těla. Někdy je to náhle vzniklá závrať, zvracení a brnění končetiny nebo její nešikovnost. A několik dalších, už vzácnějších příznaků.
Mrtvice většinou nebolí. Zrádné jsou mozkové příhody s ochrnutím levé poloviny těla, kdy si dotyčný toto omezení nemusí na rozdíl od postižení pravé strany uvědomovat. Přijde se na ni třeba až s několikahodinovým zpožděním, když vstane, upadne a nemůže vstát, protože má levou nohu ochrnutou. Nechápe, co se děje, popírá, že by nohou a rukou nehýbal, cítí se v pořádku.
Jednoduchý test příznaků CMP nabízí metoda FAST. O co vlastně jde?
MUDr. Jura: Název je zkratkou počátečních písmen z anglického face, arm, speech test. Jedná se o test na rychlé rozpoznání cévní mozkové příhody. Hodnotí se asymetrický pokles ústního koutku, pokles jedné paže při pokusu o předpažení nemocného a porucha řeči (nemocný není schopen říci jednoduchou větu nebo komolí slova).
Pokud zpozorujete některý z uvedených příznaků, nečekejte a volejte ihned rychlou záchrannou službu 155. Tyto příznaky mohou být i jen krátkodobé a mohou odeznít do několika minut. I v těchto případech se jedná o stejně urgentní stav vyžadující neodkladnou lékařskou péči, poněvadž riziko rozvoje závažného iktu je vysoké.
MUDr. Kovář: Je to něco, co si může vyzkoušet každý a co znají všichni záchranáři. Tři jednoduché příznaky – pusa nakřivo neboli spadlý koutek, to je písmeno F, z anglického face. Pokles jedné paže, když je dotyčný natáhne před sebe je A, tedy arm. A potíž s mluvením nebo špatně srozumitelná řeč, to je S – speech. To jsou tři nejčastější příznaky mrtvice. T je test nebo taky time, protože jde o čas!

Jakou první pomoc doporučujete v případě CMP?
MUDr. Jura: V případě cévní mozkové příhody neexistují žádná specifická opatření v rámci první pomoci, ať již se jedná o laickou, či odbornou první pomoc. Nejdůležitější je co nejdříve dostat postiženého do nemocnice, kde mu teprve může být poskytnuta účinná léčba. Pokud se tedy ptáte na první pomoc, nejdůležitější je nemocnému bezodkladně zavolat zdravotnickou záchrannou službu.
MUDr. Kovář: Doma si nikdo pomoct nedokáže, je potřeba volat sanitku. Záchranáři se soustředí především na rychlý transport do nemocnice. Na místě zjistí jen, zda postižený dostatečně dobře dýchá, případně mu dají kyslík, dále změří tlak a hladinu cukru píchnutím do prstu. Úspěšná první pomoc doma nebo na ulici bohužel neexistuje, až v nemocnici.
Jak důležitá je u CMP včasná lékařská péče?
MUDr. Jura: Jedním z nejdůležitějších faktorů ovlivňujících výsledky léčby pacientů s cévní mozkovou příhodou je dostat nemocného co nejdříve do zdravotnického zařízení a začít ho co nejrychleji účinně léčit. Abychom mohli nemocného efektivně léčit rekanalizací neboli obnovením průchodnosti tepny, musí přijít do nemocnice co nejdříve od vzniku obtíží, nejpozději do čtyř až šesti hodin. Čím dříve však přijde, tím větší bude jeho šance na úplné uzdravení. Platí totiž, že s časem klesá efekt léčby a stoupá riziko komplikací, zejména krvácení do mozku.
MUDr. Kovář: U mrtvice jde o čas. Každou minutou umírají milióny mozkových buněk. V nemocnici máme zapnuté stopky a měříme, zda se nám podařilo pacientovi uzavřenou tepnu zprůchodnit za 30 minut nebo třeba za hodinu a čtvrt. To je rozdíl. Tyto časy hlásíme a vzájemně mezi centry porovnáváme, abychom našli způsoby, jak pracovat ještě rychleji a efektivněji.
Mimochodem Česko se v posledních letech stalo premiantem v metodách zlepšování kvality péče o ikty, na mezinárodních kongresech nám nechtějí věřit, jak se nám daří ošetřit specifickou léčbou tolik pacientů včas.
Jaké mohou být následky nevčasné odborné péče?
MUDr. Jura: Pokud nemocnému s akutním iktem není poskytnuta včasná odborná péče, není rychle a správně diagnostikována CMP a není mu neprodleně poskytnuta specifická léčba – trombolýza (rozpuštění krevní sraženiny, trombu, pozn. red.), případně mechanické zprůchodnění příslušné mozkové tepny, může zůstat v lepším případě invalidní s trvalými neurologickými následky (například ochrnutím končetin). V horším případě může pacient zůstat trvale upoután na lůžko v zařízení následné péče nebo může i zemřít.
MUDr. Kovář: Bývají často trvalé a znamenají větší omezení pro pacienta – ochrnutá ruka a noha, nemožnost se účinně dorozumívat, nesamostatnost. To je obrovská změna pro pacienta i jeho rodinu.
doc. Krámská: Z celkového počtu přežívajících pacientů asi 40 až 50 procent trpí tělesným handicapem a kognitivními deficity. Často se objevují deficity v pozornosti, koncentraci, rychlosti zpracování informací, paměti a exekutivních funkcích. Pacienti se po CMP potýkají s poruchami nálady a emocí, zhoršením kvality života a omezeními v pracovních a volnočasových aktivitách. Mnohdy tak dospějí k trvalé invaliditě a částečné nebo úplné závislosti na pomoci druhé osoby při běžných denních činnostech. CMP tak vytváří nejen problém medicínský, ekonomický, sociální, ale též etický a celospolečenský.
Na léčbu pacientů s CMP se specializují takzvané iktové jednotky. Jak léčba na těchto odděleních probíhá?
MUDr. Jura: Jsou to lůžková zařízení, jednotky neurologické intenzivní péče, na kterých je nepřetržitě poskytovaná vysoce odborná multidisciplinární péče o nemocné s akutní CMP. Moderní léčba iktu se soustředí na co nejrychlejší zprůchodnění ucpané mozkové cévy. V současné době existují dva způsoby rekanalizace uzavřené tepny, základní farmakologický – podání intravenózní trombolýzy nebo mechanický s extrakcí trombu pomocí speciálního katetru zavedeného z třísla až k místu tepenné okluze (uzavření, pozn. red.). Druhý způsob je náročnější na provedení, ale odstraní i sraženiny, které léky nerozpustí.
Iktové jednotky jsou schopné nejenom poskytnout akutní léčbu, ale též zajistit komplexní diagnostiku příčiny iktu, zahájit včasnou rehabilitaci a následně nastavit správnou preventivní terapii. Pacienti léčení trombolýzou či mechanickou trombektomií mají výrazně větší šanci na uzdravení bez výrazného hendikepu a ve velkém procentu jsou schopni návratu do kvalitního života.
MUDr. Kovář: Pacient několik minut po příjezdu do nemocnice absolvuje vyšetření mozku na CT, takzvaný tunel. Zde se zjistí, zda je mrtvice způsobena nedokrevností, což je častější, nebo vzácnějším krvácením. Pokud jde o nedokrevnost, dostane pacient ihned infúzi s lékem rozpouštějícím tromby, trombolýzou. Jestliže je sraženinou uzavřena větší tepna, dá mu naději na návrat do života katetrizace – tedy nasondování a zprůchodnění tepny speciálními hadičkami – katétry, případně stentem (zdravotnický prostředek trubicového tvaru umožňující udržení průchodnosti struktur, které jsou uzavřeny či zúženy, pozn. red.). Část mrtvic, které jsou způsobeny krvácením, lze operovat, nahromaděnou krev vypustit a uvolnit tak tlak na okolní zdravou mozkovou tkáň.
Po všech těchto zmíněných procedurách anebo i v případě, kdy žádnou provést nejde, leží pak pacient na jednotce intenzivní péče, takzvané iktové jednotce. Zde pracuje tým, který ví, co mozku v prvních dnech po mrtvici škodí a jak mu pomoct s uzdravováním. Sestry, lékaři, fyzioterapeutky a logopedky na to mají protokoly, jak postupovat, a často léta zkušeností. Ví se, že samotný pobyt na specializované iktové jednotce pacientovi přidává šanci na návrat k samostatnému životu. A o to u mrtvic jde.

Součástí léčby po prodělané CMP je i neurorehabilitace, jak probíhá?
MUDr. Jura: Po proběhlé cévní mozkové příhodě je nutné zahájit rehabilitaci, jejímž cílem je udržet či obnovit fyzické a duševní schopnosti nemocného tak, aby byl schopen nezávislého života. Pokud se ptáte na neurorehabilitaci ve smyslu fyzioterapie u neurologického pacienta, je velmi důležité, aby byla zahájena co nejdříve.
Základem je vždy individuální přístup a snaha o zpětnou vazbu. Na základě vstupního vyšetření je stanoven cíl fyzioterapie a jsou zvoleny prostředky k jeho dosažení. Četně jsou využívány metody založené na neurofyziologickém podkladě, jako Bobath koncept, bazální programy a podprogramy podle Čápové, Vojtova metoda či Fränkelovo cvičení.
Velmi důležitá je včasná, ale postupná vertikalizace (pomalé uvedení do svislé polohy, pozn. red.), nácvik senzomotoriky a chůze. Dále také ergoterapie, která učí pacienta nabyté schopnosti využít v každodenních činnostech. Významnou součástí léčby v subakutním a chronickém stadiu je fyzioterapie na přístrojích s využitím biologické zpětné vazby.
Ve skutečnosti však pojem neurorehabilitace představuje dlouhodobý ucelený proces poskytovaný multidisciplinárním týmem. Podle rozvoje klinických příznaků jsou do týmu zařazeni lékaři různých odborností, zdravotní sestry, fyzioterapeut, ergoterapeut, logoped, psycholog, dietolog, sociální pracovník a protetik. Pro dosažení efektivního výsledku je nutno výše uvedenou péči koordinovat a zajistit její včasnost, návaznost, dostupnost a komplexnost.
MUDr. Kovář: Od prvního nebo druhého dne je potřeba s nehybnou nebo špatně pohyblivou částí těla pracovat, stimulovat ji, vytvářet znovu zpřetrhané vazby jejího ovládání. Cvičení, protahování, polohování a jiné manipulace s končetinou, potažmo s celým pacientem, zlepšují jeho výsledný funkční stav. Někdy jsou to dny, jindy je potřeba měsíce, kdy je pacient například v rehabilitačním ústavu. Tam se pak uplatňují i přístroje včetně například robotických.
doc. Krámská: Obvykle se odvíjí od příznaků po prodělané CMP. Na základě podrobného vyšetření lékař doporučí odpovídající terapii, na níž se podílí mezioborový tým, zahrnující fyzioterapeuty, ergoterapeuty, psychology, logopedy a další odborníky. Co se týče kognitivní rehabilitace, odvíjí se od výsledků podrobného neuropsychologického vyšetření, na jehož základě se připraví plán, které funkce je potřeba u konkrétního pacienta trénovat.
V neurorehabilitaci se začala používat i robotická terapie, jak v praxi vypadá a jaké má výsledky ve srovnání s tou klasickou?
MUDr. Jura: Robotická terapie není ve fyzioterapii úplnou novinkou, nicméně je záležitostí terapie ambulantní či následné péče na rehabilitačních lůžkových odděleních a v rehabilitačních ústavech.
U pacientů po CMP se v praxi nejčastěji využívá robotická terapie horní končetiny, ruky a také chůze. Výhodou této terapie je biologická zpětná vazba, kdy pacient při rehabilitaci sleduje monitor, na němž kontroluje vlastní pohyby a je schopen na ně reagovat. Na přístrojích lze nastavit individuální parametry pro cvičení, jako například rychlost, rozsah pohybu, pořadí cviků, ale také stimulační hlasové a vizuální efekty.
Existují studie, které potvrzují efektivitu a úspěšnost robotické léčby, nicméně klasická a robotická léčba na sebe navazují a měly by se doplňovat.
Jakou roli hraje v případě CMP dědičnost?
MUDr. Jura: Dědičnost je jedním z neovlivnitelných rizikových faktorů cévní mozkové příhody, nepatří však mezi nejvýznamnější.
MUDr. Kovář: Dědičnost hraje roli ve frekvenci rizikových faktorů, jako jsou onemocnění cév a srdce, tendence k nadměrnému srážení krve a některé vzácné choroby. Řada faktorů je ale ovlivnitelných, především životospráva, vysoký krevní tlak, cukrovka a zvýšený cholesterol, jakkoliv i zde může být dědičná vazba.
Je k CMP náchylnější některá skupina obyvatel?
MUDr. Jura: Obecně jsou ohroženější skupinou zejména nemocní s vysokým krevním tlakem, cukrovkou, vysokou hladinou cholesterolu a onemocněním srdce a cév. Dále kuřáci a lidé s malou fyzickou aktivitou. Mezi rizikové faktory zvyšující pravděpodobnost postižení cévní mozkovou příhodou dále patří dyslipidémie (porucha hladiny tuků v krvi, pozn. red.), nadměrná konzumace alkoholu či nadváha. Jde o stavy, které zvyšují riziko vzniku iktu nejméně dvojnásobně, a při souběhu onemocnění a škodlivých návyků se toto riziko podstatně zvyšuje. Významným, bohužel neovlivnitelným rizikovým faktorem je i vyšší věk.
MUDr. Kovář: Ano, jsou to kuřáci, hypertonici, obézní, lidé s cukrovkou, zvýšeným cholesterolem, srdeční arytmií, alkoholici, lidé se špatnou výživou a nízkým sociálním statusem a bohužel obecně senioři.
doc. Krámská: Mozková ischemie je u dospělých nejčastěji spojena s vyšším věkem, hypertenzí, fibrilací síní, kouřením a diabetem. K dalším rizikovým faktorům patří srdeční onemocnění, obezita, stenóza karotidy (zúžení krční tepny), infekce a nadměrné užívání alkoholu. U mladších jedinců jsou rizikovými faktory poruchy struktury cév, jako jsou vaskulitidy (zánětlivé onemocnění krevních cév), a dále hematologické poruchy. Běžným rizikovým faktorem pro krvácení do mozku je hypertenze, zvýšený cholesterol, zvýšená konzumace alkoholu, kouření, dialýza a užívání drog, jako jsou kokain a amfetaminy.
Jak ovlivňuje počet lidí s CMP pandemie koronaviru?
MUDr. Jura: Významnější nárůst incidence nemocných s akutním iktem jsme během pandemie koronaviru nezaznamenali, spíše naopak. Může to souviset s tím, že izolace a neochota nemocných podstoupit vyšetření v nemocnici v době současné pandemie mohly vést k tomu, že ikty s lehkým postižením nebyly vůbec zjištěny.
Koronavirus je vazotropní (působící na cévy, pozn. red.), poškozuje výstelku cévní stěny a působí protrombogenně. Incidence iktu u nemocných s infekcí koronavirem se pohybuje v rozmezí od jednoho do šesti procent. Tato incidence však může být vyšší, protože iktus nemusí být detekován u nemocných v kritickém stavu nebo naopak u nemocných s lehkým průběhem iktu. Platí též, že nemocní s covid-19 a iktem mají horší výsledný klinický stav a vyšší mortalitu než pacienti s iktem bez koronaviru.
MUDr. Kovář: To je zajímavé, dvěma způsoby. Koronavirus způsobuje větší srážení krve, řada pacientů má plicní embolie, na covidových jednotkách dostávají všichni injekce proti srážení. Vyšší srážlivost způsobí i uzávěry mozkových tepen, tedy mrtvice. Některé jsou relativně atypické, drobné, ale opakované, zhoršující mentální schopnosti. A objevují se i měsíc po překonaném covidu.
Nás překvapilo ale i úplně jiné ovlivnění počtu lidí s CMP koronavirovou pandemií. Během lockdownu, především na jeho začátku na jaře 2020, do většiny center jezdilo méně lidí s mrtvicí. Předpokládáme, že se natolik báli nemocnic, že s lehčími příznaky nevolali záchranku.
Existuje v případě CMP nějaká prevence?
MUDr. Jura: Prevence cévní mozkové příhody je možná a dokonce i účinná. Dokladem toho je redukce mortality na CMP mezi lety 1985 až 2011 o 70 procent u obou pohlaví; velká část tohoto úspěchu byla výsledkem preventivních opatření.
Primární prevence by měla být komplexní a zaměřená především na dosažení významného poklesu krevního tlaku u nemocných s arteriální hypertenzí, snížení lipidů v séru, důslednou kompenzaci diabetu, ovlivnění stravovacích návyků, zákaz kouření, přiměřenou fyzickou aktivitu a redukci tělesné hmotnosti.
Co se týká prevence recidivy CMP, zásadním pro správně vedenou sekundární prevenci je určení příčiny ischemického iktu. Základním terapeutickým opatřením je včasné zahájení antitrombotické terapie, případně antikoagulační léčby u nemocných s poruchami srdečního rytmu (nejčastěji fibrilace síní), zavedení statinu (používán pro léčbu zvýšené hladiny některých tuků v krvi, pozn. red.) do medikace, optimální management ovlivnitelných rizikových vaskulárních faktorů a léčba dalších souvisejících onemocnění.
Efektivním způsobem prevence ischemického iktu při správné indikaci může být i eliminace významné stenózy (zúžení, pozn. red.) na karotické tepně, ať již řešená chirurgickou endarterektomií (výkon cévní chirurgie užívaný k obnovení průchodnosti tepny postižené aterosklerózou, pozn. red.), nebo endovaskulárním zavedením stentu.
MUDr. Kovář: Naštěstí ano. Některé postupy se hodí pro každého. Snížení krevního tlaku a hmotnosti, pravidelný pohyb, zanechání kouření a omezení alkoholu, po mrtvici užívání léků na snížení cholesterolu a na ředění krve.
Po dalších způsobech prevence pátráme během hospitalizace po iktu u každého pacienta. Jde hlavně o možnost operace zúžené krční tepny k snížení rizika dalšího iktu a o pátrání po srdeční arytmii a její řešení, protože při arytmii se v srdci tvoří tromby a ty odplavou do mozkových tepen. K zamezení opakování některých typů mozkových krvácení je potřeba odstranit aneurysma (tepenná výduť, pozn. red.) nebo cévní malformaci. Pravděpodobnost CMP zvyšuje také stres. Vždyť řada lidí, a dnes ještě víc než dříve, sama uznává, že je z toho „na mrtvici“.