Co přesně se při osteoporóze v lidském organismu děje?
doc. MUDr. Václav Vyskočil, Ph.D., FN Plzeň: Osteoporóza je definována jako systémové onemocnění kostry charakterizované sníženým množstvím kostní hmoty a zhoršením mikroarchitektury kostní tkáně s výsledným zvýšením lomivosti a rizika vzniku zlomeniny.
Kostra, nebo též skelet, má celkem pět funkcí: opěrnou, tím myslíme oporu trupu i orgánů, ochrannou, protože chrání důležité orgány jako mozek, srdce, plíce a další, pohybovou, která nám umožňuje se pohybovat; navíc je též krvetvorným orgánem a v neposlední řadě zásobárnou minerálních látek zajištující jejich rovnováhu v celém organismu. Vyvíjí se proto již u plodu v průběhu těhotenství a pro svůj vývoj a tvorbu potřebuje značný přísun stavebních minerálů a vitamínů – především vápníku, fosforu a vitamínu D.
Po porodu probíhá poměrně dynamická novotvorba skeletu, což znamená, že převažuje tvorba nové kosti nad jejím odbouráváním. Právě tato dynamická přestavba kosti jako živého orgánu umožňuje pružně se přizpůsobovat dynamickým nárokům na zátěž i se přestavovat v případě vzniku zlomenin.
Převaha novotvorby trvá po celou dobu růstu mladého organismu zhruba do věku 20 let, kdy se dosáhne nejvyšší hodnoty kostního minerálu. Pak nastává fáze rovnováhy, případně někteří jedinci mohou ještě malé množství kostní hmoty získat mineralizací již vytvořené kostní hmoty, a to maximálně do věku 30 let.
Množství hmoty dosažené do tohoto období je rozhodující, protože je to jakási pomyslná startovní čára. Od této doby nastává období, kdy již nikdy nenastane převaha novotvorby nad kostní ztrátou a dochází pouze ke kostní ztrátě, kterou podle její míry označujeme jako fyziologickou nebo patologickou.
MUDr. Zdeněk Fojtík, Ph.D., FN Brno: Osteoporóza je definována jako systémové onemocnění skeletu charakterizované snížením hustoty kostní tkáně a zhoršením mikroarchitektury s výsledným zvýšením lomivosti a následně i se zvýšením rizika pro zlomeniny.
Při osteoporóze dochází k úbytku obou hlavních složek kostní tkáně, a sice organické, převážně tvořené kolagenními vlákny, a anorganické, kterou tvoří hydroxyapatit (anorganický prvek kostí a zubů, který podporuje jejich mechanické vlastnosti, pozn. red.). Obě tyto složky tvoří kostní trámce, tedy mikroarchitekturu kosti. Pokud jsou kostní trámce tenčí, kost je celkově křehčí a v případě zatížení kostní tkáně může dojít k její zlomenině.
Protože je kostní tkáň stále metabolicky aktivní, to znamená, že se neustále obnovuje, lze také říci, že osteoporóza vzniká tehdy, když resorpce (odbourávání, pozn. red.) kosti je větší než novotvorba kostní hmoty a tento pokles dosáhne určité úrovně. Proces resorpce a obnovy kostní tkáně se nazývá kostní remodelací.

Od roku 1983 pracuje v plzeňské Fakultní nemocnici na Klinice ortopedie a traumatologie pohybového ústrojí. Od nástupu na kliniku se věnoval problematice vrozené lomivosti kostí a také sonografii kyčlí novorozenců, za kterou dostal v roce 2000 cenu profesora Dungla. Působí ve specializované ortopedické ambulanci pro vrozené vady, syndromy a metabolická onemocnění a jako vedoucí lékař Osteocentra a Centra pro poruchy kostního metabolismu II. interní kliniky LF UK v Plzni. Jeho habilitační prací se stala monografie „Osteoporóza a ostatní nejčastější metabolická onemocnění skeletu“, za kterou obdržel Hlávkovu cenu za nejlepší vědeckou lékařskou monografii roku 2009. Kromě výuky studentů Lékařské fakulty se podílí také na postgraduální výuce lékařů.

MUDr. Zdeněk Fojtík, Ph.D.
Pracuje na revmatologické ambulanci při Interní hematologické a onkologické klinice Fakultní nemocnice Brno a Masarykovy univerzity Brno. Zabývá se diagnostikou a léčbou zánětlivých autoimunních kloubních onemocnění a jejich komplikací, kam patří i prořídnutí kostní hmoty, tedy osteoporóza. Této problematice se věnuje téměř 30 let.
Určitý úbytek kostní tkáně je s postupujícím věkem přirozený. Jaký úbytek je považován za normální a jaký je typický pro osteoporózu?
doc. Vyskočil: Fyziologický úbytek představuje období od 30 let věku, kdy ztrácíme přibližně 0,75 % kostní hmoty ročně. Tato rovnoměrná ztráta probíhá za předpokladu, že nejsou přítomny jiné rizikové faktory, které by urychlily nepoměr mezi novotvorbou a odbouráváním kosti, tím myslím určité choroby nebo léky zvyšující kostní ztrátu či omezení pohyblivosti a ztrátu zátěže osového skeletu.
Rovnoměrný úbytek trvá u žen do doby přechodu, takzvané menopauzy (mezi 50. a 60. rokem věku) a u mužů do doby takzvané andropauzy (snižování hladiny testosteronu začíná již od 30. roku věku, zvyšuje se mezi 55. a 60. rokem).
U mužů je ztráta pomalejší a pozvolnější než u žen. V tomto období převáží odbourávání kostní hmoty v rámci přirozené přestavby kostí nad jejím doplňováním novotvořenou kostí a tato nerovnováha vede k výraznému úbytku kostní hmoty.
U žen pokles produkce ženských hormonů kromě toho, že přestane tlumit odbourávání kosti, navíc významně sníží vstřebávání vápníku ve střevě a zvýší jeho vylučování ledvinami.
Protože organismus si klade stále stejné nároky na každodenní přísun minerálů do krevního oběhu a do buněk i mimobuněčných prostor, musí v průběhu nočních hodin toto množství doplnit uvolněním ze skeletu. Tyto hormonálně podmíněné změny vedou k různě velké roční ztrátě tři až šest i více procent, přičemž nejprve je odbourávána trámčitá kost, která nejrychleji reaguje na změny metabolismu. Kompaktní kost, která je zodpovědná za pevnost a také nosnost dlouhých kostí, zpočátku odolává. Tento stav již označujeme za patologický, protože nejde o fyziologický úbytek v rámci stárnutí.
MUDr. Fojtík: Kostní remodelace probíhá v každém věku. V mládí, tedy asi do 30–40 let věku, je fyziologická remodelace (tedy resorpce a následná novotvorba kostní tkáně) v rovnováze, respektive dochází k mírnému nárůstu hustoty kostní tkáně. Lze konstatovat, že jedinci, u kterých se v mládí vytvoří dostatečné množství kostní hmoty, s vysokou pravděpodobností budou mít riziko pro zlomeniny významně nižší než jedinci bez vytvoření dostatečné hustoty.
Přibližně okolo 35. až 40. roku života dochází k fyziologickému úbytku kostní hmoty, protože resorpce kostní tkáně převyšuje novotvorbu. Tento úbytek je nezávislý na pohlaví a představuje okolo jednoho procenta kostní hmoty ročně. Pravděpodobně má genetický základ.
Existují různé formy této choroby? Jak se liší?
doc. Vyskočil: V zásadě rozlišujeme primární a sekundární osteoporózu, i když toto dělení není úplně terminologicky přesné. Detailněji lze rozdělit primární na typ I., kam řadíme i osteoporózu postmenopauzální, přestože u žen v přechodu je příčina známá – nedostatek ženských pohlavních hormonů. Nicméně tento druh osteoporózy označujeme jako primární, protože menopauza je stav fyziologický, který přichází s věkem. Neznámá zůstává příčina, proč při ztrátě ženských pohlavních hormonů se u třetiny žen významně urychlí kostní ztráta a vyvine se osteoporóza a u dvou třetin je ztráta pomalejší a osteoporóza se vyvine později.
Typ II. je osteoporóza senilní, která postihuje jedince bez rozdílu pohlaví po sedmdesátém roce věku. U mužů se rovněž podaří prokázat sekundární příčiny vzniku pouze ve třiceti procentech případů, u zbytku označujeme osteoporózu rovněž za primární. Idiopatickou osteoporózou nazýváme takovou, u níž se nám nepodaří prokázat příčinu.
Sekundární osteoporóza je pak taková, kde vyvolávající příčinou je základní onemocnění – nejčastěji endokrinní povahy, jako zvýšená činnost příštítných tělísek, štítné žlázy, ale i poruchy vstřebávání, jaterních funkcí nebo cukrovka či léky vyvolávající zvýšenou kostní ztrátu, jako glukokortikoidy, a také některá antidepresiva a antiepileptika. Zvláštní kapitolou je sekundární osteoporóza při dlouhodobé imobilizaci či léčbě nádorů.
MUDr. Fojtík: Základní klasifikace osteoporózy je založena na znalosti příčiny vzniku, dělíme ji tedy na primární a sekundární formu. Primární forma osteoporózy, u které je příčina vývoje sice předpokládaná, ale jinak hůře ovlivnitelná, je dále rozdělena na postmenopauzální a senilní typy. Tyto dva typy jsou nejčastější příčinou úbytku hustoty kostní hmoty.
Zejména ženy v postmenopauzálním období mohou mít větší úbytek převážně v oblasti trabekulární kostní hmoty, která je zastoupena hlavně v obratlích, tedy v oblasti páteře. Tyto zlomeniny se mohou klinicky projevovat jako bolesti zad, vznikající často při zvedání těžších břemen či po pádech.
Sekundární forma osteoporózy představuje širokou skupinu onemocnění, kdy hlavní příčinou bývá léky indukovaná osteoporóza. Zejména dlouhodobá léčba glukokortikoidy z důvodu různých jiných onemocnění, jako jsou revmatologická onemocnění, astma, nespecifické střevní záněty, kožní choroby, onkologická onemocnění, způsobuje rychlejší úbytek kostního minerálu.
Další skupinu sekundární osteoporózy představují pacienti s deficitem či nadbytkem hormonů, tedy onemocnění štítné žlázy a příštítných tělísek, hyperprolaktinémie a podobně, osteoporóza způsobená inaktivitou například u neurologických onemocnění, roztroušené sklerózy, osteopatie u renálních (ledvinových, pozn. red.) chorob, která má určitým způsobem svůj specifický průběh. V dnešní době z důvodu nárůstu jedinců s různým omezením příjmu některých druhů potravy je důležitá i osteoporóza způsobená poruchami výživy.
Jaká pohybová či jiná omezení má člověk trpící osteoporózou?
doc. Vyskočil: S postupujícím věkem dochází ke změnám ve svalově-kosterním systému. Tyto změny se týkají množství, struktury a kvality obou zmíněných tkání a zhoršují funkčnost pohybu. Ke zhoršení kvality svalů i kostí přispívají některá civilizační onemocnění, typicky cukrovka, a také léky, například kortikoidy nebo antidepresiva.
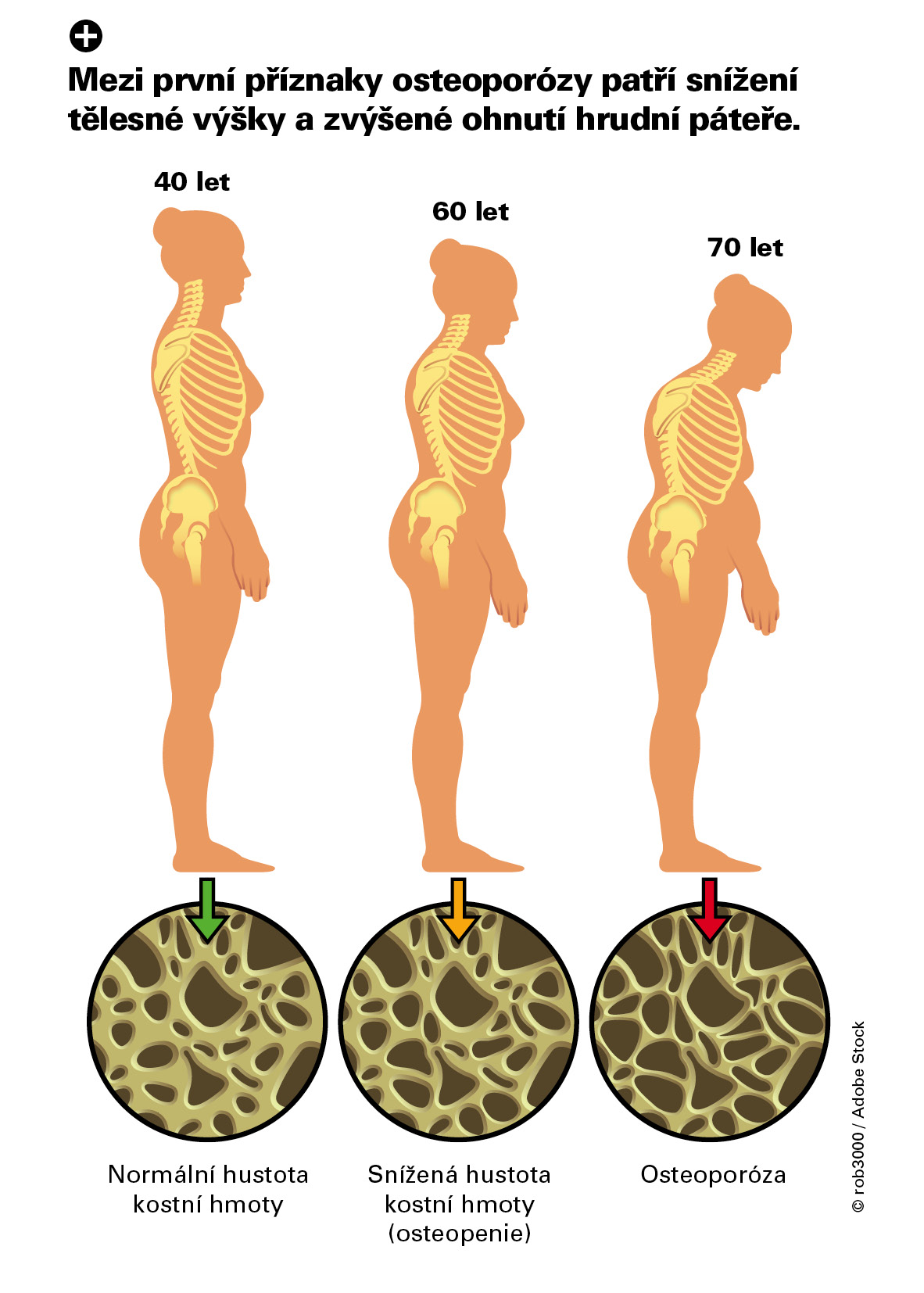
Bolesti zad, snížení výšky a ohnutí hrudní páteře limitují spolu se sníženou svalovou silou pohyblivost a sebeobsluhu jedince v běžném životě, aniž by ještě trpěl zlomeninami obratlů či periferního skeletu. Porucha koordinace při chůzi a snížení svalové síly spolu se strachem z pádů významně limituje každého jedince a léky na bolest, deprese či poruchy spánku riziko pádů a zhoršení koordinace zvyšují, zvláště pokud jsou užity v kombinaci.
MUDr. Fojtík: Pohybová omezení bez klinického projevu osteoporózy, tedy bez zlomenin, nejsou nijak významná. V případě zlomenin v oblasti obratlů páteře dochází ke snižování výšky a zmenšení prostoru hrudního koše, tedy vzniká typický postoj s kulatými zády, je vyšší riziko vzniku plicních zánětů z důvodu omezených exkurzí hrudního koše při dýchání, dále mohou být i zažívací potíže po stlačení břišních orgánů.
V případě zlomenin dlouhých kostí může dojít při zhojení srůstem i k omezení hybnosti dané končetiny.
V čem spočívají největší rizika rozvinuté osteoporózy?
doc. Vyskočil: Riziková je neexistence varovných příznaků, první manifestací může být až zlomenina, typicky zlomenina zápěstí u žen, která je prvním varovným signálem a vzniká kolem 55. roku věku. Výskyt této zlomeniny je asi třikrát vyšší než výskyt obratlové zlomeniny v tomto věku.
U mužů je situace složitější, protože tuto zlomeninu neutrpí a následuje tak jako první zlomenina obratle či ve vyšším věku zlomenina v oblasti kyčle, kde úmrtnost je dvakrát až třikrát vyšší než u žen. Nevýhodou těchto osteoporotických zlomenin je skutečnost, že po prodělání osteoporotické zlomeniny kyčle i přes perfektně provedenou osteosyntézu v oblasti proximálního femuru (kost stehenní, pozn. red.) či endoprotézu v oblasti kyčle se k původní pohybové aktivitě vrací pouze malé procento nemocných.
Konkrétně i z pacientů, kteří byli schopni vykonávat všechny úkony sebeobsluhy před zlomeninou, je 50 procent nuceno využít asistenci při chůzi po místnosti, stejné procento při vstávání ze židle a 55 procent vyžaduje pomoc druhé osoby při chůzi kolem domu, 66 procent při použití toalety a 90 procent je nuceno využít pomoc při chůzi po schodech, a to ještě rok po zlomenině.
Z toho jasně vyplývá, že hlavním rizikem pro pacienta není osteoporóza, ale její komplikace, a to zlomenina v kterékoliv oblasti, která významně zhorší kvalitu dalšího života a zvýší riziko následné zlomeniny.
MUDr. Fojtík: Největším rizikem osteoporózy jsou zlomeniny. Celoživotní riziko osteoporotické zlomeniny u žen se odhaduje na 40 procent. V postmenopauzálním období je nejvyšší výskyt zlomenin zejména v oblasti obratlů, dále i vznik zlomenin předloktí, například při pádech, v pozdějším věku také zlomeniny krčku kyčelní kosti. Tyto uvedené zlomeniny představují největší riziko vzniku komplikací, a proto je na jejich výskyt zaměřen výzkum a i klinická sledování hodnotící účinnost různých druhů léčby.
Jak se liší projevy léčené a neléčené osteoporózy?
doc. Vyskočil: Podstatná je skutečnost, že v současné době máme k dispozici léky, které dokážou snížit riziko obratlové zlomeniny nebo zlomeniny kyčle o více než 50 procent v rámci primární prevence a podobně je tomu u sekundární prevence, tedy u případů, kdy pacient či pacientka již zlomeninu prodělali. Efekt na snížení zlomeniny nastává nejdříve po 12–18 měsících léčby podle druhu použité terapie.
Je třeba vzít úvahu, že ženy s prokázanými zlomeninami obratlů mají pětkrát zvýšené riziko nové zlomeniny obratlů a dvakrát zvýšené riziko zlomeniny kyčle.
Problémem u prodělané zlomeniny, především ošetřené chirurgicky, ať již jde o zlomeninu obratle, či kyčle, je mylný dojem pacienta, že problém je definitivně vyřešen a další zlomenina již nehrozí. Opak je však pravdou, pokud nezahájíme současně po operaci léčbu, riziko zlomeniny v jiné lokalizaci je mnohonásobně vyšší než před operací.
Podle statistiky Ústavu zdravotnických informací a statistiky (ÚZIS) v České republice se pouze 3,78 procent pacientů po zlomenině horního konce stehenní kosti podrobí vyšetření na denzitometrii a 96 procent nemá žádnou anti-osteoporotickou léčbu do jednoho roku po prodělané zlomenině. K akceptování je donutí až další prodělaná zlomenina, kdy se počet léčených zvýší až na 50 procent, ale ani toto číslo není ideální. Navíc pokud vezmeme v úvahu skutečnost, že po operaci má vliv i snížení svalové síly, horší koordinace pohybů a zvýšené riziko pádů, je riziko další zlomeniny v prvním roce po operaci mnohem vyšší.
MUDr. Fojtík: V případě neléčené osteoporózy lze očekávat vznik zlomenin s následnými možnými komplikacemi. V případě léčených jedinců je předpokladem léčby ovlivnění remodelace kostní hmoty, tedy zabránění úbytku a eventuálně navýšení hustoty kostní hmoty, protože při větší hustotě kosti lze předpokládat větší pevnost kosti a tím i menší riziko zlomenin.
Dá se říci, že je nějaká skupina lidí z hlediska rizika vzniku osteoporózy ohroženější než jiná? Proč? Jaké jsou další rizikové faktory pro vznik osteoporózy?
doc. Vyskočil: Je třeba rozlišit riziko osteoporózy a riziko osteoporotické zlomeniny. Samozřejmě že osteoporózu je třeba léčit, ale především proto, abychom zabránili komplikacím tohoto onemocnění, a tím jsou osteoporotické zlomeniny.
Málokdo si uvědomí, že množství osteoporotických zlomenin u žen činí více, než je součet výskytu zhoubného nádoru prsu, infarktu a mrtvice dohromady. Alarmující je i skutečnost, že pacienti s komplikacemi z osteoporózy zabírají v absolutních i relativních číslech nejvíce nemocničních lůžek v Evropské unii.
U nás tento problém nevnímáme tak silně jako v zahraničí, protože jako výdaj na léčbu komplikací uvádíme pouze přímé náklady na léčbu zlomeniny a nikoliv ostatní výdaje patřící do kapitoly sociálních služeb. Nicméně i u nás jsou nejohroženější skupinou institucionalizovaní jedinci; tak jsou označováni klienti pečovatelských domovů, kteří trpí nedostatkem pohybu, vitamínu D a špatnou pohybovou koordinací v důsledků snížení motivace k pohybu.
Pochopitelně v ohrožení jsou všichni jedinci s nedostatečným příjmem vápníku a vitamínu D s rizikovými faktory, které vedou k vyšší kostní ztrátě, ať již jde o imobilizaci, chronická onemocnění limitující pohyb, jako třeba revmatoidní artritida nebo léčba léky zvyšujícími kostní ztrátu – kortikoidy, antidepresiva, antiepileptika –, léčbu nádorových onemocnění, či chronickou antikoagulační léčbu. Negativní vliv má kouření, alkohol v nadměrném množství i konzumace sycených nápojů s obsahem fosfátů.
MUDr. Fojtík: Již z rozdělení osteoporózy je zřejmé, že zejména ženy v postmenopauzálním období a starší jedinci patří k rizikovějším skupinám. Další velkou skupinou jsou jedinci léčení zejména glukokortikoidy. Odhaduje se, že stav dostatečné a kvalitní kostní hmoty závisí na genetických faktorech poděděných po rodičích, ale přibližně až 50 procent lze modifikovat faktory životního prostředí, které je možné ovlivnit již v době dětství a dospívání.
K těmto faktorům řadíme stravu bohatou na vápník, zejména mléčné výrobky, dostatek vitamínu D, dostatečnou pohybovou aktivitu, významné omezení slazených a kolových nápojů, protože nadměrný příjem cukrů zvyšuje ztráty vápníku močí. Také nadměrná konzumace alkoholu je všeobecně uznávanou příčinou osteoporózy a představuje zvýšený rizikový faktor pro zlomeniny.
Osteoporózou trpí v ČR asi 800 tisíc lidí, léčí se s ní ale jen zhruba desetina. Dokážete vysvětlit, proč tomu tak je?
doc. Vyskočil: V prvé řadě je to určitá neinformovanost ohledně rizik a komplikací, které s sebou osteoporóza přináší. Tím myslím například vysokou úmrtnost v prvním pooperačním roce, která dosahuje v České republice v prvním roce po zlomenině kyčle v průměru 31,7 procent. Tato čísla jsou nyní známá díky aktivitě ÚZIS.
Další je nízká ochota pacientů se léčit, protože osteoporóza do vzniku zlomeniny nebolí a podobně jako zvýšený cholesterol a hypertenze se projeví až komplikacemi. Navíc vlivem dlouhé doby vývoje choroby i její úprava ve smyslu normalizace kostní hmoty je běh na dlouhou trať. Okamžitý efekt, tím myslím snížení rizika zlomeniny, je pro pacienta něco, co je neuchopitelné.
Komplikace nemůžeme svalovat jen na „slabé“ či křehké kosti. Jde o celkově křehkého pacienta vyššího věku, který má nízkou hladinu vitamínu D, nižší svalovou sílu, horší koordinaci a ještě zvýšený sklon k pádům – 95 procent případů zlomeniny vzniká právě při pádu.
Snížení rizika vzniku zlomenin musí být komplexní a není to jen zvýšení pevnosti kostí, ale zvýšení svalové síly, zlepšení koordinace, odstranění rizikových faktorů, překážek v místech pravidelného pohybu. Podstatný je v tom nejen zmíněný nedostatek vápníku a vitamínu D, ale i dostatek proteinů v potravě, pravidelné cvičení a třeba redukce nadváhy.
MUDr. Fojtík: Možným vysvětlením pro tuto diskrepanci je fakt, že osteoporóza bez klinické zlomeniny spíše nebolí, tedy nemusí významně zasahovat do kvality života. Na druhou stranu je vhodné připomenout, že až 70 procent zlomenin obratlů je nalézáno náhodně při provedení rentgenu páteře.
Dalším faktorem může být také to, že při diagnostikované osteoporóze je nutná dlouhodobá úprava životosprávy a i dlouhodobá léčba, což u řady jedinců může vést k nedodržování doporučených léčebných postupů. Odhaduje se, že pokud není medikace brána alespoň z 80 procent, léčebný efekt, tedy snížení počtu nových zlomenin, bývá významně nižší.
Dále je potřeba si uvědomit, že pro některá zdravotnická zařízení je výhodné provádět diagnostiku, zatímco následné předepisování dlouhodobé medikace je z finančního hlediska méně výhodné.
Osteoporóze se přezdívá „tichý zloděj kostí“, protože často přichází nenápadně a bez příznaků. Jaké jsou úplně první varovné signály začínající osteoporózy, kterých si může všimnout sám pacient?
doc. Vyskočil: Prvním příznakem může být snížení výšky, zvýšené ohnutí hrudní páteře a s tím související zhoršené dýchání vlivem deformity hrudníku a rovněž horší vstávání ze židle, nejistá chůze. Samozřejmě onemocnění může být kombinováno s artrózou, u níž je naopak obvyklé zahuštění kosti pod kloubní chrupavkou a poruchy hybnosti kloubů nebo artrotické bolesti mohou být mylně pokládány za osteoporózu.
V každém případě obě choroby dotyčného jedince limitují pohybově. Častým chybným předpokladem je i domněnka, že při léčbě osteoporózy dojde ke snížení obtíží vyplývajících z artrotických obtíží. Dojde sice v řadě případů ke snížení bolesti, ale příčinu a řešení artrotických obtíží léčba osteoporózy nepřinese.
MUDr. Fojtík: Osteoporóza postihuje nejčastěji postmenopauzální ženy, starší jedince a jedince s medikací zejména glukokortikoidy. Varovnými signály mohou být například všeobecně nižší příjem vápníku, nedostatek vitamínu D, tedy nedostatek oslunění na kůži, protože vitamín D se tvoří v kůži, ve starším věku také častější pády, dále i časná menopauza či operační odstranění dělohy a vaječníků, onemocnění štítné žlázy.
Pokud člověk tyto příznaky zaznamená, kterého odborníka má vyhledat?
doc. Vyskočil: Určitě prvním lékařem, který by měl pacienta vidět, je praktický lékař. Nejlépe zná pacienta a pomocí jednoduchého kalkulátoru FRAX (Fracture Risk Assesment) může spočítat riziko velké osteoporotické zlomeniny nebo zlomeniny kyčle v následujících deseti letech. Jde o pomůcku, kdy minimálně při riziku u velké osteoporotické zlomeniny větším než 20 procent či u rizika zlomeniny kyčle vyšším než tři procenta by měl lékař odeslat pacienta na denzitometrické vyšetření.
Tato pomůcka pracuje kromě věku, který je nejsilnějším rizikovým faktorem, i s dalšími hodnotami. Bere v úvahu také dědičné faktory zlomeniny u rodičů, rizikové faktory, jako kortikoidy, sekundární osteoporózu, revmatoidní artritidu, ale i kouření a alkohol. Pokud je k dispozici výsledek denzitometrie, lze naměřenou hodnotu vložit a výsledek kalkulace ještě zpřesnit. Praktický lékař, gynekolog či jiný odborný lékař, který o pacienta pečuje, by jej měl ihned odeslat ke změření kostní density a k posouzení rizik a zvážení léčby.
MUDr. Fojtík: Mělo by být provedeno denzitometrické vyšetření s ověřením kvantity kostní hmoty, a pokud jsou nálezy odpovídající osteoporóze, měla by být zaléčena.
Jakým způsobem se osteoporóza diagnostikuje?
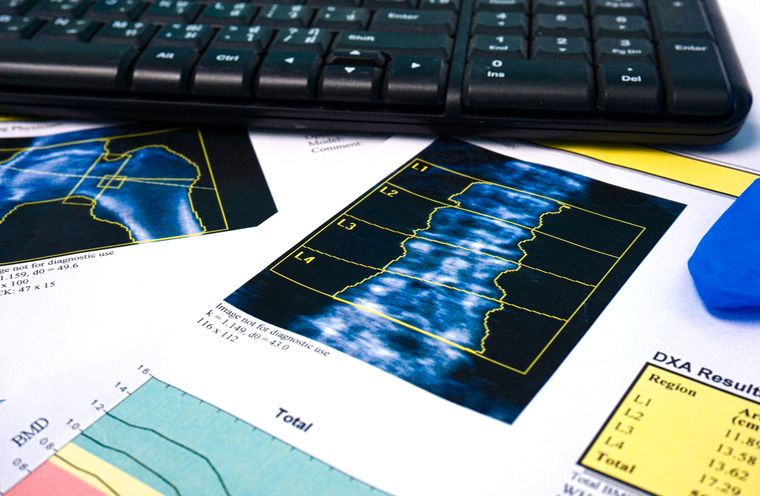
doc. Vyskočil: Osteoporóza se diagnostikuje především klinicky. I když prvním krokem k diagnostice je takzvaná denzitometrie, měření kostního minerálu v páteři a kyčlích, eventuálně pokud by byly tyto oblasti postiženy degenerativními změnami v páteři či artrotickými změnami v kyčli a získali bychom falešně negativní výsledky, lze použít i předloktí, kde jsou artrotické změny výjimečné.
Denzitometrie je nezatěžující metoda na principu rentgenových paprsků, kdy se měří záchyt v měřeném místě. Radiační zátěž je přirovnávána k letu letadlem nebo záchytu z vnějšího prostředí. Dnes, při používání kontrolních kabin a rámů na letištích, které pracují na stejném principu, toto přirovnání kulhá. Radiační zátěž je však natolik zanedbatelná, že Státní ústav pro jadernou bezpečnost (SÚJB) v současné době uvažuje o zrušení jediné kontraindikace tohoto vyšetření, a to u těhotných. Výsledek měření se srovnává se standardem třicetiletého zdravého člověka.
Měření ale nevypovídá nic o příčině snížení, tedy nestanovuje diagnózu. Proto se při snížení hodnot doplňují krevní náběry kostních markerů, které nám určí, jestli je vystupňované odbourávání kosti či snížená novotvorba, a také se stanovují hormony, například hladiny hormonů štítné žlázy, parathormon, u mužů testosteron, abychom vyloučili endokrinní příčinu snížení kostní hmoty či vliv jiného chronického onemocnění, jako jaterní, ledvinné či střevní onemocnění.
Cílem je zahájit léčbu osteoporózy nebo progrese osteopenie (předstupeň osteoporózy, méně závažný stav, ztráta mezi 10 až 25 procenty kostní hmoty, pozn. red.) včas a zabránit komplikacím ve smyslu zlomenin a následné invalidizace pacienta. Na základě denzitometrického měření, rozboru krve a klinického vyšetření osteologem se stanovuje diagnóza a navrhuje další léčebný postup.
MUDr. Fojtík: Nejběžnější a nejvýhodnější metodou je denzitometrie pomocí DEXA přístroje, který určuje hustotu kostní hmoty, tedy kvantitu. Jedná se o rentgenové vyšetření, avšak s minimální zátěží pro jedince, je to metoda vhodná i pro kontrolní vyšetření a zhodnocení efektu léčby či navržených léčebných postupů.
Osteoporóza je podle Světové zdravotnické organizace definována jako úbytek hustoty kostní hmoty měřené pomocí DEXA, a sice hustota –2,5 a méně SD (standard deviation), tedy směrodatných odchylek, ve srovnání s maximální dosaženou hustotou srovnávací populace daného pohlaví ve věku 25 až 40 let (takzvané T-score). V rozmezí –1,5 až –2,5 SD v T-score je stav definován jako osteopenie. Přístroj může srovnávat i s věkově identickou skupinou, jako je měřený jedinec, to je takzvané Z-score.
Zhruba lze říci, že jedna směrodatná odchylka představuje asi deset procent kostní tkáně, tedy definice –2,5 SD znamená asi 25procentní úbytek oproti předpokládané hustotě kostní hmoty.
Jak se osteoporóza léčí?
doc. Vyskočil: Základem je substituce vápníku a vitamínu D a dále podávání léků, které upraví narušenou bilanci, respektive nerovnováhu mezi odbouráváním kosti a její novotvorbou. Lze použít velmi zjednodušeně léky, které buď snížením odbourávání kosti navodí delší časový prostor pro mineralizaci odvápnělé kosti, nebo se přímou stimulací novotvorby kosti navodí ztracená rovnováha.
Tato léčba by ale neměla efekt, kdyby pacient neměl dostatečný příjem vápníku alespoň 1200 mg, nejen v tabletové formě. Vitamín D vzhledem k jeho nedostatku ve většině potravin je potřebné doplnit u osob starších 65 let převážně medikací s ohledem na omezenou možnost syntézy vitamínu D v kůži.

MUDr. Fojtík: V prvé řadě je potřeba si uvědomit, že základem pro úspěšnou léčbu je prevence osteoporózy, zejména v případě takzvaných sekundárních forem. Řada autorů se domnívá, že osteoporózu lze označit za onemocnění mladého věku, protože pokud si jedinec nevytvoří dostatek kostní hmoty v období dospívání, v pozdním věku se fyziologickým úbytkem může dostat do rizika zlomenin z důvodu takzvané vstupní nízké hustoty kostní hmoty. Tedy opět úprava životosprávy, dostatek vápníku a vitamínu D v průběhu celého života je základním předpokladem pro minimalizaci rizika osteoporózy.
Ke specifickým lékům řadíme antiresorpční preparáty, při jejichž podání se zpomaluje proces remodelace, zejména proces resorpce kostní hmoty, a tím způsobem se mírně zvyšuje hustota kostní hmoty a klesá riziko zlomenin. K těmto preparátům řadíme především bisfosfonáty, dále denosumab, v některých případech i hormonální substituční léčbu v postmenopauzálním období u žen. Takto vedená léčba by měla být dlouhodobá, výskyt nežádoucích účinků je minimální.
Dále lze použít osteoanabolickou léčbu pomocí derivátu parathormonu, která aktivuje kostní novotvorbu a tímto způsobem zvyšuje hustotu kostní hmoty a snižuje četnost zlomenin. Tato léčba se z bezpečnostních důvodů podává v maximální délce 24 měsíců.
Je při léčbě osteoporózy účinná třeba i přírodní léčba?
doc. Vyskočil: Nejdůležitější je prevence, tím myslím získat maximální kostní hmotu v dospívání dostatečným pohybem, příjmem vápníku a vitamínu D a správnou výživou a nenarušeným hormonálním vývojem. Čím lepší hodnoty dosáhneme, tím menší je riziko, že dosáhneme hranice přirozeného úbytku minerálu, kde kost začíná být křehká. Tím nechci říci, že po dosažení dospělosti bychom měli tyto zásady opustit, ale naopak je dodržovat dále, vyvarovat se všech zlozvyků a minimalizovat rizikové faktory, které k osteoporóze vedou či přispívají.
MUDr. Fojtík: Přírodní léčba je vhodným doplňkem výše uvedené speciální léčby, zejména pokud obsahuje dostatek vápníku a vitamínu D, které jsou základními stavebními kameny kostní hmoty.
Jaká je z hlediska prevence osteoporózy ideální životospráva?
doc. Vyskočil: Ideální je pestrá strava s dostatečným příjmem vápníku a vitamínu D, minimalizace sladkých sycených nápojů s obsahem kyseliny fosforečné, která zhoršuje vstřebávání vápníku. Minimalizovat je třeba i další zlozvyky, jako kouření, a nadměrnou spotřebu alkoholu.
Důležitá je celková péče o pohybový aparát. Pohybová aktivita je nejen důležitou formou prevence osteoporózy, ale zvyšuje také průměrný věk a celková tělesná a pohybová kondice má nezpochybnitelný vliv na úspěšné zvládnutí operačního zákroku nejen při osteoporotických zlomeninách, ale i při operacích kyčle pro artrotické změny.
Nadváha je škodlivá nejen pro zátěž kloubů, ale také při pádu, kdy je vyšší riziko vzniku zlomeniny s ohledem na hmotnost pacienta. Nesmíme opomenout ani vliv nadváhy na kardiovaskulární aparát. Celkově zdravotní životní styl pomáhá redukovat vliv stárnutí a tím i osteoporózu a její eventuální komplikace.
MUDr. Fojtík: Ideální životospráva představuje dostatek vápníku a vitamínu D v potravě, důležitá je také dostatečná fyzická aktivita a samozřejmě správná hladina hormonů, tedy hormonální rovnováha. K faktorům s nežádoucím vlivem na kostní hmotu lze řadit nadměrnou konzumaci sladkých a kolových nápojů a alkoholu, kouření, inaktivitu a také velké množství kofeinu.
Všechny tyto faktory jsou spojeny s nižším vstřebáváním vápníku ve střevě či zvýšeným vyplavováním vápníku močí a následně s nižší hladinou vápníku v krvi. Pokud je v organismu zaznamenána nižší hladina vápníku v rámci správného udržení vnitřního prostředí, jsou zahájeny procesy vedoucí k vyrovnání hladiny vápníku, tedy organismus využívá vápník uložený v kostech.
Má smysl užívat doplňky stravy s vápníkem, případně s vitamínem D? Dokáže organismus stejně dobře využít vápník z doplňků stravy jako z potravin?
doc. Vyskočil: Užívat doplňky samozřejmě smysl má, pokud nejsme schopni doporučené množství vápníku a vitamínu D získat ze stravy. Obavy z nadměrného příjmu nejsou opodstatněné, zejména u vápníku, protože se nevstřebá více než 20 procent podané dávky.
V dnešní době, kdy se široce užívají léky na tlumení žaludeční sekrece, se zapomíná, že byly provedeny studie ukazující, že už po týdenním podávání polovičních dávek, než jsou běžně užívané pro žaludeční hypersekreci u nedostatečnosti svěrače jícnu, klesá vstřebání vápníku na tři procenta z podané dávky. Z tohoto hlediska jsou mnohem nebezpečnější množství vápníku uvolněná v rámci večerní sekrece parathormonu ze skeletu, které se uvolňují přímo do krevního oběhu. Z tohoto pohledu externí dodávání vápníku v adekvátní dávce je méně nebezpečné i pro kardiovaskulární aparát.
MUDr. Fojtík: Podle mého názoru určitě má význam používání všech doplňků stravy s vápníkem a vitamínem D, samozřejmě pokud není u jedince diagnostikována hyperkalcémie na podkladě jiného onemocnění, například v případě mnohočetného myelomu či hyperparathyreózy.
V běžné potravě, pokud člověk nepřijímá ve zvýšené míře mléčné výrobky či nepije více mléka denně, se odhaduje množství vápníku zhruba 400–500 mg denně, přičemž denní příjem vápníku do dávky 2 000 mg se považuje za bezpečný. Dávky doporučené různými organizacemi se mohou mírně lišit, ale pohybují se okolo 1300 mg/den vápníku a 800–1000 IU (International unit), tedy mezinárodních jednotek vitamínu D. Zejména hladina vitamínu D v krvi je v našich podnebných šířkách nízká u vysokého procenta obyvatel z důvodu nízkého výskytu slunečního svitu, a proto by podpůrná léčba vitamínem D měla patřit k základním léčebným i preventivním postupům u jedinců s rizikem či již diagnostikovanou osteoporózou.
Je možné léčbou a úpravou režimu řídnutí kostí nejen zastavit, ale dokonce zajistit i obnovu kostní tkáně a vyléčení této nemoci?
doc. Vyskočil: Kdyby nebylo možné léčbou řídnutí kostí zastavit či dokonce alespoň úroveň mineralizace normalizovat, nebyla by ochota plátců zdravotního pojištění na celém světě hradit indikovaná vyšetření i léčbu. Čím dříve léčbu zahájíme, tím lepších výsledků můžeme dosáhnout.
MUDr. Fojtík: Pokud je osteoporóza definována jako úbytek cca 25 procent kostní hmoty a méně a předpokládaný nárůst hustoty kostní hmoty při správně vedené léčbě je v řádu procent (dvě až pět procent ročně), lze z těchto čísel odhadnout, že k úplnému vyléčení lze dojít spíše výjimečně.
Je však potřeba si uvědomit, že i úpravou životního stylu, dostatečným příjmem vápníku a vitamínu D a v případě osteoporózy také kombinací se specifickou léčbou lze dosáhnout nejen navýšení kostní hmoty, ale i zlepšení kvality kostní hmoty a kostních trámců. To vše vede k významnému snížení klinického projevu osteoporózy, tedy ke snížení četnosti zlomenin.